Почечная недостаточность – отдельное заболевание или синдром иной патологии. В основе патогенеза лежит нарушение всех функций почек. Этиология возникновения разнообразная. Болезни, для которых характерен симптом:
- сердечная недостаточность;
- большая кровопотеря;
- ТЭЛА (тромбоэмболия легочной артерии);
- сильная рвота, диарея;
- ожоги;
- аллергические реакции;
- шок (гиповолемический, кардиогенный и др.);
- гломерулонефрит;
- пиелонефрит;
- миеломная болезнь;
- малярия;
- гемолитическая болезнь;
- скеродермия;
- подагра;
- МКБ (мочекаменная болезнь);
- опухоль простаты.
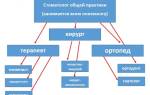
При данном заболевании терапию проводит нефролог или уролог. Своевременное и правильное лечение – спасение жизни человека.
Анатомия и функции почек
Почка – парный орган, который имеет форму боба. Располагается в полости живота, в поясничной области, по обе стороны позвоночника. Каждая почка длиной 10-12, шириной 5-6 и толщиной 4 см. Масса одной почки 120-200 г.
Обе почки расположены впереди ХІІ ребра. Непосредственно к верхнему концу правой почки прилегает правый надпочечник. К передней поверхности, а именно к верхней четверти, прикасается правая доля печени, ниже – правый изгиб толстой кишки. К медиальному участку и воротам правой почки примыкает нисходящая часть 12-перстной кишки. К верхнему краю левой почки примыкает левый надпочечник. Верхняя треть передней поверхности левой почки контактирует с задней стенкой желудка, в участке средней трети – с хвостом поджелудочной железы. К латеральному краю левой почки сверху примыкает селезенка. Нижняя треть переднемедиального участка левой почки контактирует с петлями тонкой кишки.
Каждая почка имеет переднюю и заднюю поверхность, верхний, медиальный и латеральный край. На середине медиального края почки углубление – почечные ворота, что переходят в почечную пазуху, которая имеет почечную миску, чашки, ветки сосудов и нервов, лимфатические узлы и жировую клетчатку. В ворота входят вены, артерии, нервы и мочеточник.
Структурно-функциональной единицей почки является нефрон. Состоит из почечного тельца и системы канальцев. В нефроне образуется моча.
В организме человека почки участвуют в:
- поддержании постоянства объема жидкостей тела, их осмотической концентрации, ионного состава;
- регуляции артериального давления;
- секреции биологически активных веществ;
- регуляции эритропоэза;
- свертывании крови;
- метаболизме углеродов и белков;
- экскреции продуктов азотистого обмена;
- регуляции кислотно-щелочного равновесия;
- экскреции органических веществ (глюкоза, аминокислота и др.).
Для характеристики деятельности почек, состояние функционирования регулирующих систем, которые приспосабливают работу почек к потребностям организма, имеют важное значение.
Врачи подчеркивают, что почечная недостаточность является серьезным состоянием, требующим внимательного подхода к диагностике и лечению. Специалисты отмечают, что данное заболевание может быть как острым, так и хроническим, и его причины варьируются от диабета и гипертонии до инфекций и токсических воздействий. Врачи акцентируют внимание на важности раннего выявления симптомов, таких как отеки, усталость и изменения в мочеиспускании. Они рекомендуют регулярные обследования, особенно для людей с предрасположенностью к заболеваниям почек. Лечение может включать диету, медикаменты и, в некоторых случаях, диализ или трансплантацию. Врачи также подчеркивают, что комплексный подход к лечению и профилактике может значительно улучшить качество жизни пациентов.

Почечная недостаточность: общая характеристика
Почечная недостаточность – это полиэтиологическое заболевание, которое характеризуется нарушением функций почек, вследствие повреждения всех отделов нефронов. В редких случаях возникает изолированное повреждение почечных клубочков или канальцев нефронов, и проявляется уменьшением диуреза или относительной плотности мочи.
Существует транзиторная почечная недостаточность – преходящее состояние нарушения их функции.
Классификация
Органическая почечная недостаточность есть острая и хроническая. Причиной обоих нарушений являются изменения структуры почечной ткани, которые сопровождаются стойкими изменениями гомеостаза.
Почечную недостаточность разделяют по многим факторам возникновения, течению и др., что описано в таблице ниже.
|
Характеристика |
Разновидность |
|
По патогенезу |
|
|
По месту повреждения |
|
|
По течению ОПН (острой почечной недостаточности) |
Также варианты течения могут быть следующие:
|
|
По течению ХПН (хронической почечной недостаточности) |
|
|
По степени тяжести |
|
Уровень креатинина – это важный показатель, который демонстрирует состояние клубочковой фильтрации.
Почечная недостаточность — это серьезное заболевание, о котором говорят многие. Люди, столкнувшиеся с этой проблемой, часто делятся своими переживаниями и страхами. Некоторые отмечают, что на начальных стадиях болезнь может протекать бессимптомно, что усложняет диагностику. Многие пациенты рассказывают о необходимости регулярного мониторинга состояния и соблюдения строгой диеты, что требует значительных изменений в образе жизни.
Среди близких людей также возникают опасения: как поддержать заболевшего, какие меры предпринять для предотвращения осложнений. Важно, что многие пациенты находят поддержку в группах, где могут обмениваться опытом и получать советы. В целом, общественное мнение о почечной недостаточности подчеркивает важность ранней диагностики и комплексного подхода к лечению, что может значительно улучшить качество жизни.

Патогенез
В основе патогенеза лежит повреждение клубочка и канальцев нефрона. Приводят к этому разнообразные механизмы, зависимо от вида почечной недостаточности:
- постренальная: непроходимость в системе мочевыводящих путей, что приводит к застою мочи в почечном синусе, вследствие чего возникает деструкция нефронов;
- ренальная: повреждение паренхимы почки является последствием инфекционных болезней, укуса змеи, насекомых, употребления тетрациклинов, токсических веществ;
- преренальная: нарушение кровоснабжения почек, через закупорку почечной артерии эмболом, тромбом.
При повреждении нефрона страдает функция клубочковой фильтрации, которая обеспечивает первый этап образования мочи, описано ниже в таблице.
|
Нарушение клубочковой фильтрации |
|
|
Уменьшение функции |
Увеличение функции |
|
|
Соответственно второй этап образования мочи не полноценный, что приводит к симптомам заболевания.
Причины
Этиология почечной недостаточности включает множество разнообразных факторов и заболеваний. Причины острой и хронической недостаточности имеют свои особенности.
Этиология острой почечной недостаточности зависит от локализации поражения:
|
Разновидность |
Характеристика |
|
Преренальная |
|
|
Ренальная |
|
|
Постренальная |
|
|
Аренальная |
|
Хроническая почечная недостаточность развивается в течение длительного времени, вследствие таких причин:
- врожденные заболевания почек (поликистоз, недоразвитие почек);
- отравление тяжелыми металлами, ядами и другими токсическими веществами;
- хронический гломерулонефрит и пиелонефрит;
- эндокринные заболевания (сахарный диабет, ожирение);
- ревматические заболевания (склеродермия, системная красная волчанка, геморрагические васкулиты);
- заболевания обмена веществ (подагра, амилоидоз, оксалоз, цистиноз);
- заболевания печени (цирроз, гепатит);
- заболевания, которые приводят к нарушению оттока мочи (мочекаменная болезнь, опухоли органов мочеполовой системы);
- нарушение гемодинамики почек (артериальная гипотензия, сердечная недостаточность);
- передозировка медикаментов.
Совет врача! При наличии вышеперечисленных заболеваний рекомендуется консультация и наблюдение нефролога.
Чаще всего причинами ХПН являются хронические заболевания почек, сахарный диабет и врожденные аномалии почек.

Клиническая картина у мужчин, женщин и детей
Симптомы ОПН отличаются в каждой стадии (описано ниже в таблице).
|
Стадия |
Симптомы |
|
Начальная |
Клиника зависит от этиологического фактора заболевания и тяжести процесса. Наиболее часто ОПН начинается внезапно, сопровождается лихорадкой, рвотой, нередко помрачением сознания, болями в животе и пояснице. Для этой стадии характерно постепенное снижение диуреза и относительной плотности мочи, быстрое нарастание азотемии, хотя признаков уремии нет и нарушения электролитного состава крови еще не выраженное |
|
Олигоанурия |
Продолжается 3-7 суток, реже – 2-3 недели. В общем анализе мочи следующие изменения:
В общем анализе крови такие проявления:
Основные в симптоматике этой стадии являются проявления нарушения водно-электролитного баланса:
Недостаточное выведения почками воды из организма нарушает водный баланс, что приводит к симптомам гипергидратации:
При повреждении канальцев нефрона способность реабсорбировать элементы неполноценна, что приводит к гипонатриемии, гипокальциемии, ацидозу. В связи с катаболизмом белков крови увеличивается содержание свободного калия, что проявляется:
Вследствие тяжелой рвоты, поноса возникает гипокалиемия, что характеризируется:
|
|
Восстановление диуреза |
Вследствие выделения большого количества мочи возникает потеря воды и электролитов, относительная плотность мочи низкая и в ней мало азота, что приводит к таким признакам:
|
|
Выздоровление |
Зависимо от степени морфологических изменений продолжается до 6 месяцев, а иногда 1-2 года. Несмотря на удовлетворительное состояние больного, функция почек снижена. Поэтому больные должны находиться под диспансерным присмотром |
На стадии выздоровления вопрос о работоспособности решают индивидуально.
Симптоматика ХПН описана в таблице ниже.
|
Стадия |
Симптом |
|
Латентная |
Проявляется невыразительными субъективными и объективными симптомами. Клубочковая фильтрация снижена до 50-60 мл/мин |
|
Компенсаторная |
Суточный диурез составляет 2-2,5 л. Клубочковая фильтрация снижена до 30-40 мл/мин |
|
Интермиттирующая |
Клубочковая фильтрация – 25 мл/мин. На этой стадии возможна периодичность состояния улучшения и ухудшения. Наблюдаются нарушения водно-электролитного и кислотно-щелочного баланса |
|
Терминальная |
Необратимая, если не использовать гемодиализ или пересадку почки.
|
При этих стадиях возникают следующие симптомы:
- общая слабость, вялость, сонливость;
- уменьшение выделения мочи;
- зуд кожного покрова;
- боли в животе;
- диарея;
- рвота;
- снижение аппетита;
- сухость слизистых оболочек, языка;
- снижение свертывания крови, вследствие чего возникают носовые, желудочные кровотечения, кровоизлияния на коже;
- снижение иммунитета;
- одышка;
- потеря сознания, кома.
Клиника зависит от основной болезни и его течения, сопутствующей патологии, общего состояния больного, адекватности лечения и др.
Факторы риска
Факторов риска почечной недостаточности множество, которые либо приводят к недугу, либо обостряют состояние. Невозможно контролировать такие факторы как:
- возраст (страдают люди зрелые);
- пол (возникает чаще у мужчин);
- генетическая предрасположенность.
Такие болезни как сахарный диабет, артериальная гипертензия можно взять под контроль, что обеспечит минимальную возможность развития почечной недостаточности.
Важно! Почечная недостаточность – это полиэтиологическое заболевание, которое характеризируется нарушением всех функций почек. Существует острая и хроническая почечная недостаточность. Лечение проводит только нефролог или уролог консервативными или хирургическими методами. Некоторые противовоспалительные и анальгезирующие средства приводят к этому заболеванию. Поэтому самолечение любого недуга опасно.
Нерациональное и неправильное питание с большим количеством белков, жиров является фактором возникновения разнообразных заболеваний, в том числе и недостаточности функционирования почек.
Почечная недостаточность при беременности
Когда почечную недостаточность диагностировано во время беременности, то женщина попадает в группу риска осложненного течения беременности.
ХПН – прогрессирующее угнетение работы почек, что приводит к нарушению баланса организма и гемостаза. Это может привести к следующим последствиям:
- кровопотере;
- нарушению развития ребенка;
- тяжелому послеродовому периоду;
- мертворождению;
- внутриутробной гибели плода;
- родам до 28 недель беременности.
ОПН во время беременности диагностируется на первом и последнем триместре гестации. Осложнения в результате этого недуга:
- преждевременные роды;
- показание к ОКС (операция кесаревого сечения);
- внутриутробное замирание ребенка на любых стадиях;
- ишемия жизненно важных органов (сердце, мозг);
- отеки конечностей;
- нарушение гомеостаза, что приводит к значительным кровопотерям;
- анемия;
- сепсис;
- уремическая кома.
Недостаточность функций почек несет большую угрозу жизни беременной и плоду. Без лечения – летальный исход.
К какому врачу и когда обращаться
Почечная недостаточность лечится нефрологом или урологом. При наличии перечисленных выше симптомов или подозрениях на них, нужно сразу обратиться к врачу.
Вследствие того, что почечная недостаточность возникает при разнообразных заболеваниях, при наличии изменений со стороны почек (симптомы, изменения в анализах), нужна консультация нефролога или уролога.
Диагностика
Диагностировать данное заболевание возможно с помощью данных анамнеза, жалоб больного, клинической симптоматике, дополнительных лабораторных и инструментальных методах исследования, наблюдением за диурезом.
Лабораторная диагностика включает следующие исследования:
- общий анализ крови;
- биохимический анализ крови, а именно определение концентрации креатинина и мочевины;
- общий анализ мочи;
- ионограмма (определение натрия и калия в плазме крови);
- измерение скорости клубочковой фильтрации.
Инструментальные методы исследования:
- обзорная урография;
- экскреторная урография;
- проба Зимницкого;
- УЗД (ультразвуковое исследование);
- ультразвуковая допплерография;
- хромоцистоскопия;
- КТ (компьютерная томография), СКТ (спиральная компьютерная томография), МРТ (магнитно-резонансная томография).
В некоторых случаях, зависимо от основного заболевания, используют такие методы диагностики как:
- рентгенография грудной клетки;
- ЭКГ (электрокардиография);
- биопсия тканей почки;
- УЗД органов брюшной полости.
Диагностировать почечную недостаточность важно своевременно, чтобы не привести к осложнениям и смерти.
Лечение
Лечение почечной недостаточности комплексное, обеспечивает влияние на симптомы, патогенез и причины заболевания. Зависимо от причин заболевания применяют следующие мероприятия:
- при большой кровопотере переливают кровь и кровезаменители;
- при потере большого количества плазмы вводят физиологические растворы, глюкозу и др.;
- при поражении сердечно-сосудистой системы используют сердечные препараты, противоаритмические, гипотонические медикаменты;
- при аутоиммунных заболеваниях и гломерулонефрите вводят глюкокортикостероиды, цитостатики;
- при инфекционных заболеваниях используют антибиотики;
- хирургическое вмешательство для удаления камней, опухолей с мочевыводящих путей.
Для нормализации процессов в организме применяют такие способы:
- для устранения нарушений водно-солевого баланса внутривенно вводят 400-500 мл растворов (натрия хлорид, кальция глюконат). Назначают мочегонные препараты при задержке воды в организме;
- если кислотность крови опускается ниже критического значения, внутривенно вводят раствор натрия бикарбоната;
- при анемии назначают переливание крови, эпоэтин (препарат аналог почечного гормона эритропоэтина);
- гемодиализ и перитонеальный диализ – методы очищения крови от токсинов. Показания: обезвоживание и закисление крови, которое не корректируется медикаментами; поражение головного мозга; тяжелые отравления ацетилсалициловой кислотой, солями лития и др.;
- трансплантация почки при ХПН.
Гемодиализ – метод лечения, при котором кровь пациента пропускают через аппарат – «искусственная почка», который фильтрует кровь. Перитонеальный диализ – метод лечения, при котором раствор для очищения крови вводят в брюшную полость, где происходит очищение крови с помощью разницы в осмотическом давлении.
Народные средства
Лечение народными методами очень эффективно. Существуют следующие рецепты:
- Взять 50 г листьев черной смородины, залить 300 мл кипяченой воды и оставить на сутки. После принимать по 2 столовых ложки утром и вечером.
- Мяту запарить у 200 мл кипяченой воды. Принимать 1-2 раза в день.
- 50 г травы ромашки залить 500 мл воды. Кипятить в течение 10 минут. Оставить на сутки. Принимать по 1 столовой ложке 3 раза в день.
- Взять листья брусники, залить 400 мл кипяченой воды. Оставить на 5 часов. После принимать 1 раз в день по 1 столовой ложке.
Также рекомендуют принимать почечный чай.
Обязательно нужно проконсультироваться с врачом, так как некоторые травы могут быть противопоказаны.
Образ жизни и диета
При почечной недостаточности нужно отказаться от курения и употребления алкоголя. Питание должно быть рациональным и правильным, с низким содержанием белка и поваренной соли. Из рациона исключаются:
- соленые и острые блюда;
- бульоны из мяса и рыбы;
- майонез;
- консерванты;
- орехи;
- грибы;
- бананы;
- авокадо;
- курага;
- бобовые культуры;
- газированные напитки.
Употребление достаточного количества жидкости (1,5-2 л), контроль диуреза.
Осложнения и последствия
Если игнорировать лечение почечной недостаточности, то возможно возникновение разнообразных осложнений:
- гиперкалиемия приводит к нестабильности артериального давления, аритмии, возможна остановка сердца;
- анемия, которая не корректируется лекарствами;
- угнетение иммунной системы приводит к большой подверженности инфекционным и вирусным болезням;
- невропатологические проявления: потеря сознания, возбудимость, заторможенность, алло- и аутодизориентация;
- тошнота, рвота, потеря аппетита.
Поэтому важно со всей ответсвенностью подходить к состоянию собственного здоровья.
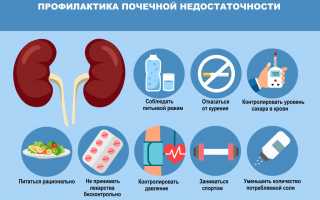
Профилактика
Профилактика почечной недостаточности заключается в своевременном обнаружении и комплексном лечении больных с патологиями почек и мочевыводящих путей. При хронических заболеваниях нужно предотвратить их обострение.
Детям с хронической патологией почек и мочевыводящих путей не нужно проводить профилактические прививки, вводить лечебные сыворотки.
Больные, которые имели воспалительные процессы в почках, находятся под диспансерным наблюдением.
Прогноз
Если лечение было проведено вовремя и правильно, то больные выздоравливают и живут нормальной жизнью.
ОПН – процесс обратимый. После адекватного ответа организма на лечение, прогноз на здоровье и жизнедеятельность благоприятный.
Прогноз при ХПН зависит от характера основного заболевания, особенностей течения, своевременной диагностики и лечения. У конечной стадии ХПН своевременное лечение позволяет продолжить жизнь больного на 10 лет. Пересадка почки также увеличивает продолжительность жизни.
Вопрос-ответ
Как понять, что у тебя почечная недостаточность?
Почечная недостаточность может проявляться такими симптомами, как усталость, отеки, снижение аппетита, тошнота, изменения в мочеиспускании (например, уменьшение объема мочи или частые позывы), а также повышение артериального давления. Для точной диагностики важно пройти медицинское обследование, включая анализы крови и мочи, которые помогут оценить функцию почек. Если вы подозреваете у себя почечную недостаточность, обратитесь к врачу.
Что человек чувствует при почечной недостаточности?
Общая заторможенность, сонливость, тошнота, рвота, снижение аппетита, тахикардия, повышение артериального давления, вздутие живота, жидкий стул.
Какие симптомы, если почки плохо работают?
При плохой работе почек могут наблюдаться следующие симптомы: отеки, особенно на ногах и лице, усталость, одышка, изменения в мочеиспускании (уменьшение объема мочи, появление крови или пены в моче), повышенное артериальное давление, а также общая слабость и потеря аппетита. Важно обратиться к врачу при появлении этих признаков для диагностики и лечения.
Можно ли вылечиться от почечной недостаточности?
Полностью вылечиться от хронической почечной недостаточности невозможно. Основная цель: остановить прогрессирование и не допустить развития осложнений.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Раннее выявление почечной недостаточности может значительно улучшить прогноз и замедлить прогрессирование заболевания. Обязательно проверяйте уровень креатинина и анализируйте мочу на наличие белка.
СОВЕТ №2
Следите за своим питанием. Ограничьте потребление соли, белка и калия, чтобы снизить нагрузку на почки. Включите в рацион больше свежих овощей и фруктов, а также продуктов, богатых клетчаткой.
СОВЕТ №3
Поддерживайте оптимальный уровень гидратации. Пейте достаточное количество воды в течение дня, но проконсультируйтесь с врачом о том, сколько жидкости вам нужно, особенно если у вас уже есть проблемы с почками.
СОВЕТ №4
Избегайте самолечения и не принимайте лекарства без назначения врача. Некоторые препараты могут негативно влиять на функцию почек, поэтому всегда консультируйтесь с медицинским специалистом перед началом нового лечения.