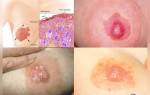
Лимфатические узлы являются частью периферической иммунной системы. Их основная задача – защита организма от патологических частиц. Любая вариация внешнего вида узлов – это сигнал организма о том, что в нем запущен патологический процесс. Когда мы видим изменения в аксиллярных лимфоузлах – это говорит о воспалении или онкологии. Вот почему очень важно вовремя диагностировать и лечить такие заболевания, ведь их последствия могут быть очень серьезными. Если же этого не делать, то можно упустить драгоценное время.
Анатомия и размеры аксиллярных лимфатических узлов у детей и взрослых
Аксиллярные лимфатические узлы – основные регионарные узлы верхней конечности. Они идут по ходу лимфатических сосудов и расположены в жировой ткани подмышечной области, вдоль сосудисто-нервного пучка и в молочной железе. Такие сосуды отсутствуют в центральной нервной системе, селезенке, эпителии кожи и плаценте.
При пальпации лимфоузлов:
- количество от 5 до 15;
- безболезненны;
- эластичной консистенции;
- кожа над ними нормальная, не изменена;
- температура этого участка не отличается от общей.
В подмышечной области их разделяют на две большие группы:
- поверхностные;
- глубокие.
Так же существует классификация по размещению:
- центральные (5-15 ) – принимают лимфу от груди, верхней половины живота;
- верхушечные (до 10) – получают ее от верхних квадрантов молочной железы;
- подлопаточные (до 11) – лимфа отекает от задней половины грудной стенки;
- латеральные (чаще 1) – принимают лимфу от верхней конечности;
- грудные (до 9) – от наружных квадрантов молочной железы притекает лимфа.
У детей в норме аксиллярных лимфоузлов от 3 до 4-х, размерами до 0,5 см каждый. Они должны быть эластичные, безболезненные, кожа над ними – без любых изменений.
Важно! У детей, возрастом до 6-ти лет лимфоидные органы могут быть несколько увеличены, и это не будет патологией
Аксиллярные лимфоузлы играют важную роль в иммунной системе, выполняя функции фильтрации лимфы и защиты организма от инфекций. Врачи отмечают, что увеличение и воспаление этих лимфоузлов, известное как лимфаденит, может быть вызвано различными факторами, включая инфекции, воспалительные процессы и даже онкологические заболевания. При диагностике лимфаденита специалисты рекомендуют проводить полное обследование, включая анализы крови и ультразвуковое исследование.
Методы лечения зависят от причины воспаления. В большинстве случаев назначаются противовоспалительные препараты и антибиотики. Врачам важно следить за динамикой состояния пациента, так как в некоторых случаях может потребоваться хирургическое вмешательство для удаления пораженных лимфоузлов. В целом, своевременное обращение к специалисту и адекватное лечение способствуют быстрому восстановлению и предотвращению осложнений.

Функции подмышечных лимфатических узлов
Являясь органами иммунной системы, они исполняют множество функций. В частности, служат барьером для распространения патогенной микрофлоры. Так же первыми реагируют на любые воспаления. Например, при ангине сразу же увеличиваются шейные или подчелюстные группы. Итак, основными функциями этих органов являются следующие:
- лимфоотток от тканей к периферическим венам;
- функция биологического фильтра;
- обеспечивает правильность иммунного ответа на антигены;
- отвечает за зрелость и рост лимфоцитов;
- задерживают и уничтожают метастазы;
- транспорт белков и электролитов с окружающих тканей в кровь;
- вывод эритроцитов и микроорганизмов;
- выделение некоторых продуктов обмена.
Подмышечные лимфоузлы соединяются между собой множественными лимфоидными протоками. Они собирают транссудат от верхней конечности, грудных желез, стенок грудной клетки и части спины. Таким образом, лимфа – это прозрачная жидкость по составу похожа на плазму крови, но не содержит красных кровяных телец. Ее основной функцией является выведение с организма продуктов обмена веществ, токсинов, антигенов.
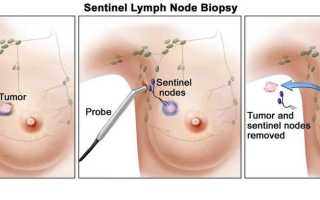
Локализация аксиллярных лимфоузлов молочной железы
Аксиллярные лимфоузлы в молочной железе имеют сложное строение. Они играют важную роль в распространении воспалительных и онкологических процессов груди. В первую очередь по лимфоидным сосудам переносятся опухолевые клетки от груди в лимфатические протоки. Так образуются метастазы. Уникальность строения данной системы молочной железы определяет пути метастазирования.
Лимфоидные сосуды грудной железы впадают в такие группы узлов:
- интрамаммарные – находятся в железистой ткани груди;
- надключичные;
- подключичные
При патологии в железистой ткани груди имеет место увеличение именно интрамаммарного лимфоузла. Нередко это состояние возникает при мастите. Им болеют в основном женщины после беременности, а именно – в период лактации. Происходит застой молока, что создает идеальную среду для размножения бактерий. Чаще это образование размещается в верхнем внешнем квадранте женской груди. Его можно визуализировать при маммографии или рентгенографии.
Аксиллярные лимфоузлы играют важную роль в иммунной системе, фильтруя лимфу и защищая организм от инфекций. Они расположены в подмышечной области и могут увеличиваться при воспалительных процессах, таких как лимфаденит. Люди часто отмечают, что увеличение лимфоузлов может сопровождаться болевыми ощущениями и дискомфортом. Важно понимать, что лимфаденит может быть вызван различными причинами, включая инфекции, травмы или даже онкологические заболевания.
Методы лечения зависят от причины воспаления. В большинстве случаев назначаются противовоспалительные препараты и антибиотики. В некоторых ситуациях может потребоваться дренирование гноя или хирургическое вмешательство. Профилактика включает в себя поддержание иммунной системы, здоровый образ жизни и своевременное обращение к врачу при первых признаках заболевания. Люди также подчеркивают важность регулярных медицинских осмотров для раннего выявления возможных проблем с лимфоузлами.
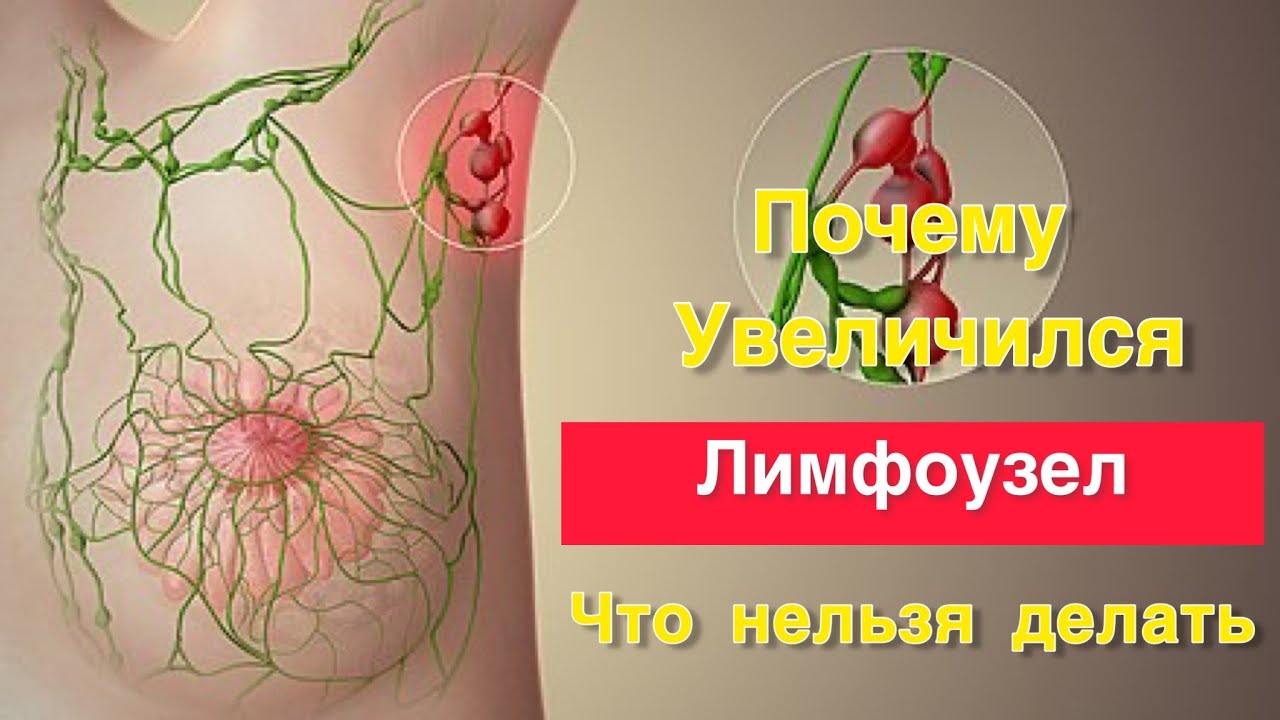
Причины развития аксиллярного лимфаденита и лимфаденопатии
Лимфаденопатией называют увеличение лимфоузла различной этиологии. Чаще всего это следующие причины:
- инфекционные заболевания;
- нарушения иммунной системы;
- злокачественные процессы.
Так же значение имеет возраст, в котором обнаружили лимфаденопатию. В большинстве случаев (80%) до 35 лет она доброкачественная. С увеличением возраста процент доброкачественности стает все меньше.
Размер аксиллярных лимфатических узлов может увеличиваться в случае присоединения флоры или ракового метастазирования. Почти всегда метастазируют в подмышечные лимфоузлы опухоли легких, щитовидной железы и пищеварительной системы. У женщин метастазы в большинстве случаев связаны с опухолью груди. Нужно помнить, что это клинический симптом, а не самостоятельное заболевание.
Лимфаденит – что это такое? Им называют воспаление большой части лимфатической системы инфекционного происхождения. Могут увеличиваться как один, так и несколько групп узлов.
Причинами развития бывают:
- инфекционные заболевания, вызваны стафилококком, стрептококком, простейшими;
- значимую роль играют очаги инфекции (хронические тонзиллиты, синуситы, кариозные зубы);
- нагноение бывает последствием таких состояний, как язвы, фурункулы, карбункулы, гнойные раны.
Клиническая картина подмышечного лимфаденита
В первую очередь человек будет жаловаться на:
- болезненность;
- отечность в областях поражения;
- постепенное покраснение кожи;
- накопления гноя и ощущение флуктуации;
- образование конгломератов разной формы и размеров.
Существуют такие формы воспаления лимфаденита:
- серозный – начальная стадия, есть воспалительный процесс, но не выделяется гной. Лечение консервативное;
- гнойный – лимфоузел болезненный, увеличен, выделяется гной. Необходимо хирургическое лечение.
Так же по длительности болезни их классифицируют на следующие:
- острые – болезнь быстро развивается и прогрессирует, если не начинать лечение – переходит в хроническую форму;
- хронические – длится от нескольких месяцев до нескольких лет. Часто он связан с другими хроническими заболеваниями, раковой опухолью, аутоиммунным состоянием;
- рецидивирующие – заболевания протекает волнообразно, симптомы время от времени стихают.
Как любой патологический процесс, лимфаденит очень часто имеет осложнения. Прежде всего, серозная форма переходит в гнойную. Так же гнойное поражение в последующем распространяется на клетчатку аксиллярной области. В этом случае возникнет флегмона. Нужно помнить, что это состояние усложняется сепсисом, то есть заражением крови. Поэтому, чтобы предотвратить эти опасные ситуации, необходимо отнестись к лечению данного состояния более чем серьезно.
Важно! Лимфаденопатия – симптом как злокачественного, так и доброкачественного процесса. Такое состояние требует усиленного внимания врачей

Диагностика лимфаденита
Как правило, диагностика воспаления не составляет трудности. Необходимо вовремя прийти на прием к врачу, который внимательно осмотрит и обследует подмышечную ямку и грудь. Если он найдет уплотнение, это поможет сузить круг предполагаемых диагнозов.
Дополнительные методы исследования:
- клинический анализ крови – его результаты помогут отличить воспалительный процесс от злокачественных болезней крови;
- лучевая диагностика (маммография или рентгенография). При помощи этих методов мы можем увидеть как увеличенные узлы, так и структурные изменения в молочной железе;
- так же можно использовать КТ, что дает полную картину размеров поражения и в других участках тела;
- МРТ как метод диагностики в данном случае используют редко, так как он не имеет достаточной информативности.
При подозрении на злокачественное новообразование рекомендуется проводить цитологическое исследование. Для этого специальной пункционной иглой берут немного узла или ткани и отправляют в лабораторию. Это обследование болезненно, его применяют только при подозрении на злокачественный процесс в организме.
Лечение и профилактика подмышечного лимфаденита
Для терапии катаральной формы воспаления используют следующие группы препаратов: антибиотики, противовоспалительные, обезболивающие. Если же имеет место гнойная форма – тогда показано оперативное вмешательство.
Чаще всего применяют антибиотики, которые имеют широкий спектр действия.
|
Препарат |
Механизм действия |
Применение |
|
Цефуроксим |
Нарушение синтеза бактериальной стенки |
По 1 таблетке 2 раза в сутки, на протяжении 7 дней |
|
Ципрофлоксацин |
Прекращает синтез ДНК бактерии |
По 1 капсуле раз в сутки, принимать в течение недели |
|
Сульфазин |
Угнетает микробную стенку |
По 1 таблетке дважды в сутки, в течение 7 дней |
Нужно помнить, что антибиотики назначает только врач. Их подбор индивидуален, ведь необходимо чтобы препарат точно действовал на патогенную микрофлору.
Побочные эффекты:
- поражение почек;
- аллергические реакции;
- тошнота, рвота;
- шум в ушах;
- дисбактериоз.
Важно! При лечении хронического лимфаденита нужно устранить источник первичной инфекции
Противовоспалительные препараты принимают для ликвидации болевого синдрома, лечения повышенной температуры тела.
|
Препарат |
Фармакологический эффект |
Применение |
|
Нимид |
Обезболивающий, противовоспалительный |
По 1 грануле 1 раз в день |
|
Целекоксиб |
Противовоспалительный, обезболивающий, жаропонижающий |
По 1 таблетке на протяжении 3-4 дней |
|
Ибупрофен |
Жаропонижающий, обезболивающий |
По 1 таблетке после еды, принимать 3 дня |
Побочные эффекты:
- язвенная болезнь желудка;
- головокружение;
- отеки;
- аллергия.
Если имеет место гнойная форма – тогда показано хирургическое вмешательство:
- Хирург делает разрез кожи.
- Удаляет гнойное содержимое.
- Рану дренируют и заполняют мазью Левомеколь.
В последующем периоде показаны обезболивающие препараты. Например, Нимесил (по 1 пакетику раза в сутки после еды) Используют физиотерапевтические процедуры – электрофорез.
Ни в коем случае нельзя заниматься самолечением – а именно:
- греть пораженный участок;
- наносить кремы;
- прикладывать компрессы.
Если так делать, то заражение скорее распространится по организму.
Профилактика лимфаденита включает в себя санацию возможных очагов хронической инфекции. Необходимые мероприятия включают в себя лечение кариеса, отитов, ринитов, стоматитов. Важно укреплять иммунную систему и избегать переохлаждений. Такой недуг легче предотвратить, чем бороться с его последствиями.
Вопрос-ответ
Какие лекарства нужно принимать при лимфадените?
При лимфадените лечение зависит от его причины. Обычно назначают противовоспалительные препараты (например, ибупрофен или парацетамол) для снижения боли и воспаления. Если лимфаденит вызван бактериальной инфекцией, могут потребоваться антибиотики. Важно обратиться к врачу для определения точной причины и назначения соответствующего лечения.
Как лечат паховый лимфаденит?
Лечение собственно пахового лимфаденита возможно в том случае, когда установлен характер основного заболевания. При воспалительных заболеваниях чаще всего это медикаментозная терапия – используют антибактериальные препараты, противовирусные и антифунгицидные препараты для лечения воспаления.
Что такое лимфаденит и как он лечится?
Лимфаденит — это воспаление лимфоузлов, которое может возникнуть в любой части тела. Чаще всего воспаляются подмышечные и паховые лимфатические узлы. Заболевание обычно возникает в результате инфекций или других раздражителей, которые проникают в лимфатические узлы через раны, порезы или другие повреждения кожи.
Какое лечение назначают при воспалении лимфоузлов?
Назначают лечение антибиотиками при воспалении узлов на шее, в паху, подмышечных впадинах и других зонах, если патологический процесс вызван бактериальной инфекцией. Жаропонижающие средства — при высокой температуре тела.
Советы
СОВЕТ №1
Регулярно проверяйте состояние своих лимфоузлов. Если вы заметили увеличение или болезненность в области аксиллярных лимфоузлов, не откладывайте визит к врачу. Раннее выявление проблем может значительно упростить лечение.
СОВЕТ №2
Обратите внимание на свое общее состояние здоровья. Поддержание иммунной системы в хорошем состоянии с помощью сбалансированного питания, регулярных физических упражнений и достаточного сна может помочь предотвратить воспаление лимфоузлов.
СОВЕТ №3
При лечении лимфаденита следуйте рекомендациям врача и не занимайтесь самолечением. Использование антибиотиков или других медикаментов без назначения специалиста может усугубить ситуацию и привести к осложнениям.
СОВЕТ №4
Если у вас уже был диагностирован лимфаденит, следите за симптомами и сообщайте врачу о любых изменениях. Это поможет своевременно скорректировать лечение и избежать возможных осложнений.