Туберкулез – одно из наиболее распространенных заболеваний в современном мире. Воздушно-капельный механизм передачи, множество факторов риска и игнорирование специфической профилактики, способствуют увеличению количества больных. Туберкулезная инфекция поражает легочную ткань. При длительном течение или атипичном пути заражения возможно развитие внелегочных очагов. Одной из наименее узнаваемых и трудно диагностируемых форм считается поражение кожи и подкожной клетчатки.
Понятие заболевания
Туберкулез кожи и подкожной клетчатки – патологический процесс, вызванный прямым попаданием или разнесением возбудителя из первичных очагов (легкие, лимфатические узлы, кости) в ткани кожи с формированием пролиферативного воспаления, разрастанием гранулематозной ткани.
В структуре общей заболеваемости туберкулезом внелегочной локализации – поражение кожи составляет 5,6%, а в дерматологической практике – 0,1%.
Важно! Чаще всего патология диагностируется после 5 лет с момента появления первых признаков
Туберкулезное поражение кожи представляет собой редкую, но серьезную форму заболевания, вызванного микобактериями туберкулеза. Врачи отмечают, что данная форма туберкулеза может проявляться в виде различных кожных высыпаний, включая узелки, язвы и экземоподобные изменения. Основной причиной возникновения кожного туберкулеза является гематогенное или лимфогенное распространение инфекции из легких или других органов. Врачи подчеркивают, что такие поражения могут возникать у людей с ослабленным иммунитетом, а также у тех, кто не получил адекватное лечение легочной формы туберкулеза. Важно помнить, что ранняя диагностика и лечение являются ключевыми факторами для успешного восстановления. Специалисты рекомендуют обращать внимание на любые необычные изменения кожи и не откладывать визит к врачу, так как своевременное вмешательство может предотвратить серьезные последствия.

Этиология заболевания
Специфическое поражение кожи возникает при инфицировании кислотостойкими бактериями, которые вызывают туберкулез:
- Mycobacterium tuberculosis (палочка Коха) – определяется у 95% случаев.
- Mycobacterium africanum.
- Mycobacterium bovinus (бычий) – у 4-5%.
Строение и основные патогенные факторы у возбудителей не отличаются. Морфологически микобактерия туберкулеза представлена палочкой длиной 2,5 мкм. При попадании в неблагоприятные условия, под воздействием химиотерапевтических средств (антибиотиков) может превращаться в круглое образование.
Для бактерии характерно медленное размножение – каждый 14-28 часов. Для других патогенных микроорганизмов интервал составляет 20-30 минут. Палочка Коха – неустойчива во внешней среде, гибнет под прямыми солнечными лучами.
Механизм передачи туберкулезной инфекции – аэрогенный, что реализуется таким путем:
- Воздушно-капельный.
- Воздушно-пылевой.
Важно! Особенность туберкулеза кожи – возможный контактный путь передачи при взаимодействии поврежденной кожи с материалом, содержащим возбудитель (например, мокрота)
Факторы, способствующие развитию патологии
Туберкулез ранее считался болезнью социально незащищенных слоев населения, однако все чаще инфекция обнаруживается у обеспеченных людей. Поражение кожи чаще диагностируется у молодых людей (больше – у женщин) с нарушенными механизмами иммунной защиты.
Предрасполагающие к туберкулезу кожи факторы:
- Детский возраст: кожа у детей тоньше, чем у взрослых; недостаточно сформированная иммунная система.
- Профессиональные вредности: мясники, фермеры, которые пребывают в контакте с больными животными, патологоанатомы.
- Больные с иммунодефицитами (врожденными или приобретенными).
- Пациенты с патологией сосудов, которая проявляется повышенной проницаемостью.
- Частые аллергические реакции (один из механизмов развития заболевания – через реакцию гиперчувствительности).
Учитываются характеристики возбудителя, который склонен к мутациям. Высокая вирулентность, ферментативная активность, устойчивость к противотуберкулезным препаратам, способствуют развитию туберкулеза кожи и у пациентов без нарушенного иммунного статуса.
Туберкулезное поражение кожи — это редкая, но серьезная форма туберкулеза, которая возникает, когда микобактерии туберкулеза проникают в кожные ткани. Обычно это происходит у людей с ослабленным иммунитетом или при наличии других форм туберкулеза в организме. На коже могут появляться язвы, папулы или другие изменения, которые часто сопровождаются зудом и воспалением. Люди, сталкивающиеся с этой проблемой, отмечают, что симптомы могут быть неочевидными на начальных стадиях, что затрудняет диагностику. Важно понимать, что туберкулезное поражение кожи может быть признаком более серьезного заболевания, поэтому при появлении подозрительных высыпаний стоит обратиться к врачу. Лечение включает в себя противотуберкулезные препараты, которые помогают устранить инфекцию и предотвратить ее распространение.

Патогенез заболевания
Возникновение туберкулеза кожи связывают с двумя возможными механизмами:
- Гематогенным – возбудитель разносится с током крови по всему организму из первичного очага.
- Специфическое воспаление распространяется из поверхностно расположенных лимфатических узлов, или контактно – по коже и подкожной клетчатке.
- Экзогенно – непосредственное попадание микроорганизма на участок незащищенной (поврежденной целостности) кожи от внешнего источника, или от человека.
Особенность туберкулеза внелегочной локализации – длительный скрытый период (до 10-15 лет), во время которого происходят патологические процессы, направленные на перестройку местного иммунитета.
Попадание микобактерии туберкулеза в кожу сопровождается несколькими последовательными периодами:
- Возбудитель располагается между клетками эпителия. Высвобождение активных ферментов способствует разрушению собственных тканей организма, вызывая воспаление с задействованием клеток иммунитета (макрофагов, лимфоцитов).
- Большое количество макрофагов, нейтрофилов с выделением биологически активных веществ (медиаторов воспаления) формирует первичный очаг продуктивного воспаления – гранулему.
- Прогресс процесса способствует преобладанию иммунного ответа и развитию зоны некроза (отмирания) в центре гранулемы.
- Медленное рассасывание воспалительного инфильтрата с остаточными явлениями – рубец, пигментация, шелушение.
Выраженность и внешние проявления туберкулеза кожи зависят от вида возбудителя, локализации поражения и индивидуальных особенностей пациента.
Классификация туберкулеза кожи и подкожной клетчатки
Поражение кожных покровов туберкулезной инфекцией – чаще всего вторичный процесс, последствие сформированного первичного очага в организме и распространением возбудителя в другие органы и ткани. Однако существует два возможных варианта развития изменения при инфекции:
- Истинный туберкулез кожи (локализированный, метастатический, бактериальный) – развивается при разнесении возбудителя из первичного очага в определенный участок на поверхности тела, или при прямом контакте.
- Туберкулид – диссеминированный (распространенный) процесс, который возникает вследствие аллергической реакции на токсины возбудителя с нарушением проницаемости сосудистой стенки и характерными изменениями на большой площади.
В зависимости от степени поражения или клинических признаков, выделяют локализированные и распространенные формы туберкулеза кожи и подкожной клетчатки, представленные в таблице:
|
Локализированные |
Диссеминированные |
|
|
Характерные признаки, диагностический алгоритм и особенность ведения определяются формой заболевания.

Клиническая картина
Поражение кожи при туберкулезной инфекции редко сопровождается выраженными симптомами, которые вынуждают пациента обратиться к врачу. При гематогенном (вторичном) варианте патологии, изменения возникают после 5-10 лет от инфицирования и существования хронического заболевания с истощением организма. При контактном пути передачи признаки развиваются постадийно:
- Покраснение и отек в пораженном участке.
- Формирование папулы – плотного горбка.
- Превращение в пустулу – полостное образование, заполненное гнойными массами (в случае туберкулеза – казеоз, творожистая субстанция).
- Изъязвление.
- Постепенное заживление с формированием рубца.
Характерные признаки каждой формы патологии представлены в таблице:
|
Вариант |
Локализация процесса |
Изменения на коже |
|
Туберкулезная волчанка (люпус) |
Лицо |
Первичное изменение – плотные бугорки (люпома), которые образуют бляшки. После развития рубца возможно появление новых элементов. Симптом «яблочного желе» – при просвечивании фонариком бугорка – полупрозрачная оранжево-красная среда. Симптом «зонда» – при надавливании на бугорок – проваливание последнего из-за разрушения коллагеновых волокон |
|
Колликвационный некроз (скрофулодерма) |
|
|
|
Бородавчатый |
Открытые участки тела (преимущественно – руки). Характерная форма у патологоанатомов, фермеров |
Единичные очаги с папулами (бугорками) коричнево-красного цвета, шероховатой поверхностью. Зона поражения включает папулу, окружающие корки, трещины и синеватую кайму на границе со здоровой кожей |
|
Язвенный |
Слизистые оболочки рта или половых органов |
Небольшие язвочки с неровными краями и зернистым дном, слитие которых образует большую зону поражения |
|
Папулонекротический |
Симметрические участки лица, разгибательной поверхности конечностей (локти, ягодицы) |
Круглые бугорки, размером 2-4 мм, в центре которых формируется размягчение с некрозом. Развиваются язвы, корочки с переходом в небольшие рубцы |
|
Индуративная (уплотненная) эритема Базена |
Голени |
В подкожной клетчатке определяется плотный узел до 3-5 см в диаметре, кожа над которым красная, прохладная. В 80% случаев – изъязвляется с формированием глубокого рубца |
|
Лихеноидный |
Грудь, боковые поверхности туловища (чаще у детей) |
Бугорки и узелки оранжевого или коричневого цвета, что группируются и формируют очаги в форме кольца |
|
Милиарная диссеминированная волчанка лица |
Лицо |
Безболезненные папулы желто-красного цвета, сферической формы с размягчением в центре |
Совет врача. При появлении необычных изменений на коже при сопутствующих симптомах – слабости, потливости, невысокой температуре тела (до 38° С) необходимо исключить туберкулезную инфекцию
Осложнения, последствия и прогноз
Туберкулезное поражение кожи – один из многих вариантов прогрессирования инфекции в организме. Появление новых симптомов – признак активности процесса.
Хроническое течение патологии сопровождается:
- Размножением возбудителя в тканях тела, усилением признаков интоксикации.
- Вовлечением новых органов в процесс.
- Косметические дефекты (при распространении рубцового процесса)
Прогноз для жизни и здоровья в целом благоприятен для тех пациентов, которые обратились за помощью и регулярно принимали лечение.
Консультации специалистов и методы диагностики при туберкулезе кожи
Характерные поражения покровов тела при туберкулезной инфекции – сложная диагностическая задача, решением которой занимаются:
- Дерматовенерологи.
- Фтизиатры.
- Косметологи (для устранения дефекта после выздоровления).
- Хирурги (в случае необходимости оперативного удаления элементов).
Постановка окончательного диагноза проводится на основании сбора жалоб, данных объективного осмотра, а также дополнительных методов исследования:
- Микроскопия соскоба с пораженного участка (окрашивание и выявление под микроскопом характерных палочек туберкулеза).
- Высевание содержимого на питательные среды (метод позволяет установить диагноз и подобрать антибиотики, к которому чувствительна бактерия).
- Гистологическое (тканевое) исследование при биопсии пораженного участка – осмотр под микроскопом особенностей воспаления.
- Рентгенография органов грудной клетки – для диагностики первичного очага.
- Проба Манту с 2 ТЕ (туберкулиновыми единицами) – в большинстве случаев будет положительной, что означает активность инфекционного процесса.
Важно! В некоторых случаях используется пробное лечение противотуберкулезными средствами при невозможности выделить бактерию и неэффективности других медикаментов
Основные принципы лечения
Терапия туберкулезного поражения кожи подразумевает использования системных и местных методов лечения. Общие мероприятия подразумевают высококалорийное питание для поддержания обмена вещества и восстановительных функций иммунитета.
Препараты для системного приема (доза подбирается в зависимости от веса человека и переносимости медикаментов):
- Изониазид.
- Рифампицин.
- Этамбутол.
- Пиразинамид.
При неэффективности назначаются средства из второго ряда: парааминосалициловая кислота, Канамицин, Флоримицин. Чаще всего при туберкулезе кожи используется трехкомпонентная терапия на 9-12 месяцев с ежегодными противорецидивными курсами по 2 месяца.
Местное лечение подразумевает внутрикожное введение Стрептомицина 1 раз в 4-6 дней, при сохранении максимальной суточной дозы до 1 грамма с учетом системного приема.
Дополнительно рекомендуется прием витаминов группы В, Пентоксифиллина (для улучшения кровотока), Пантенола (для заживления язв) и обработку Фукорцином для предупреждения бактериальной инфекции.
Профилактика болезни
Предупредить развитие туберкулеза можно с помощью неспецифических и специфических методов:
- Избегать контактов с хронически кашляющими пациентами.
- Проветривать помещения.
- Пользоваться индивидуальной посудой, полотенцами и другими предметами быта.
- Вакцинация от туберкулеза БЦЖ: 1-я – на 3-5 день от рождения, 2-я – в 7 лет.
Чтобы предупредить повторное развитие туберкулеза кожи, необходимо соблюдать рекомендации врача, своевременно обращаться за помощью к специалисту и регулярно принимать химиотерапевтические препараты. Распространение заболевания зависит от внимательности пациентов и желания оставаться здоровыми.
Вопрос-ответ
Каковы причины туберкулеза кожи?
Причины. Возбудитель заболевания – микобактерия туберкулёза человеческого типа, или палочка Коха, аэробный микроорганизм, развивающийся только в присутствии кислорода. Однако кожа, отлично снабжаемая кислородом, из-за особенности кислой среды дермы является неблагоприятной средой для размножения микобактерий.
Как туберкулез поражает кожу?
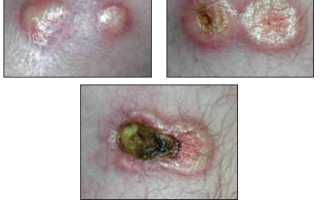
Когда туберкулез распространяется на кожу, он может вызывать безболезненные, твердые уплотнения, образующиеся под кожей, как видно на этой фотографии. Эти уплотнения в конце концов увеличиваются и образуют открытые язвы. Кроме того, могут образовываться каналы из зараженной области внутри тела к поверхности кожи.
Как выглядит кожа, пораженная туберкулезом?
Сначала это выглядит как безболезненные узелки, которые объединяются и растут, в конечном итоге лопаются и образуют абсцессы, которые вытекают выделения и мертвые ткани. Они развиваются в бляшки фиолетового цвета и в конечном итоге рубцуются. Чаще всего поражается кожа шеи, живота и паха.
Как выглядит сыпь при туберкулезе кожи?
Лихеноидный туберкулез кожи сопровождается папулезными высыпаниями и узелками, которые обычно располагаются на кожных покровах туловища симметрично по отношению к срединной линии тела. Изредка кожные проявления развиваются на верхних конечностях, шее, лице, ягодицах и голенях.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если вы находитесь в группе риска. Раннее выявление туберкулеза кожи может значительно повысить шансы на успешное лечение.
СОВЕТ №2
Обратите внимание на любые изменения на коже, такие как язвы, покраснения или сыпь, которые не проходят в течение длительного времени. Не откладывайте визит к врачу, если заметили подобные симптомы.
СОВЕТ №3
Поддерживайте здоровый образ жизни, включая правильное питание и физическую активность. Это поможет укрепить иммунную систему и снизить риск развития инфекций, в том числе туберкулеза.
СОВЕТ №4
Изучите информацию о туберкулезе и его проявлениях, чтобы быть осведомленным. Знание о заболевании поможет вам быстрее распознать симптомы и обратиться за медицинской помощью.